ลักษณะของเชื้อ Helicobacter pylori สัณฐานวิทยาถิ่นที่อยู่พยาธิวิทยา
เชื้อ Helicobacter pylori เป็นแบคทีเรียแกรมลบแกรมที่เกี่ยวข้องในการพัฒนาของโรคกระเพาะ, แผลในกระเพาะอาหารและเกี่ยวข้องกับโรคมะเร็งกระเพาะอาหาร มันถูกค้นพบในปี 1983 โดยนักพยาธิวิทยาชาวออสเตรเลีย Robin Warren และ Barry Marshall เมื่อตรวจดูเยื่อบุกระเพาะอาหารของกระเพาะอาหารของมนุษย์.
แม้แต่มาร์แชลก็ทำการทดลองด้วยตัวเองโดยใช้วัสดุที่ปนเปื้อนแบคทีเรียซึ่งเขาพบว่ามันเป็นโรคกระเพาะและสามารถตรวจสอบการปรากฏตัวของแบคทีเรียในการตรวจชิ้นเนื้อในกระเพาะอาหารของเขาเอง นอกจากนี้เขายังพบว่าเขาตอบสนองต่อการรักษาด้วยยาปฏิชีวนะ.
ทฤษฎีเก่าที่ถูกรื้อซึ่งอ้างว่าโรคกระเพาะนั้นเกิดจากการกินอาหารรสเผ็ดหรือความเครียด ด้วยเหตุนี้ในปี 2548 วอร์เรนและจอมพลจึงได้รับรางวัลโนเบลสาขาการแพทย์.
ดัชนี
- 1 ลักษณะทั่วไป
- 2 ที่อยู่อาศัย
- 3 ปัจจัยความรุนแรง
- 3.1 Flagella
- 3.2 กาว
- 3.3 Lipopolysaccharides (LPS)
- 3.4 ยูเรีย
- 3.5 cytotoxin vacuolizing (VacA)
- 3.6 Cytotoxin (CagA)
- 3.7 Superoxide dismutase และ catalase
- 3.8 ไนเตรทออกไซด์สังเคราะห์ซินเทส (iNOS):
- 3.9 Phospholipases, lipases และ mucinases
- 4 อนุกรมวิธาน
- 5 สัณฐานวิทยา
- 6 การวินิจฉัย
- 6.1 - วิธีการบุกรุก
- 6.2 วิธีการไม่รุกราน
- 7 วงจรชีวิต
- 8 การเกิดโรค
- 8.1 การแทรกซึมของการอักเสบ
- 9 พยาธิวิทยา
- 10 อาการทางคลินิก
- 11 การติดต่อ
- 12 การรักษา
- 13 อ้างอิง
ลักษณะทั่วไป
เนื่องจากมันมีความคล้ายคลึงกับ Campylobacter สกุลในตอนแรกจึงถูกเรียกว่า Campylobacter pyloridis และต่อมา Campylobacter pylori, แต่แล้วมันก็ถูกจัดประเภทใหม่เป็นประเภท.
การติดเชื้อโดย เชื้อ Helicobacter pylori มันมีการกระจายอย่างกว้างขวางในหลายประเทศที่ด้อยพัฒนาส่วนใหญ่และเป็นหนึ่งในการติดเชื้อที่พบบ่อยที่สุดในมนุษย์ซึ่งมักจะเกิดขึ้นตั้งแต่วัยเด็ก.
เป็นที่เชื่อกันว่าเมื่อได้รับเชื้อจุลินทรีย์เป็นครั้งแรกสิ่งนี้สามารถคงอยู่เป็นเวลาหลายปีหรือตลอดชีวิตในบางกรณีที่ไม่มีอาการ.
ในทางกลับกันกระเพาะอาหารไม่ได้ดูเหมือนจะเป็นสถานที่เดียวที่จุลินทรีย์สามารถอยู่อาศัยได้เชื่อว่า H. pylori สามารถรวมอยู่ในปากก่อนที่จะตั้งท้อง.
ในทำนองเดียวกันก็เป็นไปได้ว่า H. pylori ปัจจุบันในช่องปากสามารถติดเชื้อในกระเพาะอาหารอีกครั้งหลังการรักษา สิ่งนี้ได้รับการเสริมด้วยการค้นพบว่าเด็กบางคนที่ไม่มีอาการได้รับการแยกออกจากแผ่นฟัน.
อย่างไรก็ตามถึงแม้ว่าจะติดเชื้อ เชื้อ Helicobacter pylori หลักสูตรที่ไม่มีอาการในบางคนนี้ไม่เป็นอันตรายก็มีความสัมพันธ์กับ 95% ของแผลในลำไส้เล็กส่วนต้น 70% ของแผลในกระเพาะอาหารและ 100% ของโรคกระเพาะเรื้อรังของตำแหน่ง antral.
ด้วย, เชื้อ Helicobacter pylori ได้รับการจัดประเภทเป็นสารก่อมะเร็งประเภทที่ 1 โดยองค์การระหว่างประเทศเพื่อการวิจัยโรคมะเร็งเนื่องจากความสัมพันธ์ระหว่างการติดเชื้อและมะเร็งกระเพาะอาหาร.
ที่อยู่อาศัย
เชื้อ Helicobacter pylori มีการพบในแขกต่อไปนี้: ชาย, ลิงและแมว.
แบคทีเรียนี้ต้องการบรรยากาศ microaerophilic (10% CO)2, 5% ของ O2 และ 85% ของ N2) ที่จะปลูกฝังเหล็กเป็นองค์ประกอบสำคัญสำหรับการเจริญเติบโตและการเผาผลาญ.
อุณหภูมิที่เหมาะสมของการเจริญเติบโตอยู่ที่ 35 ถึง 37 องศาเซลเซียสแม้ว่าบางสายพันธุ์จะสามารถพัฒนาที่ 42 องศาเซลเซียส เช่นเดียวกันความชื้นในระดับหนึ่งก็เอื้อต่อการเติบโตของมัน.
เชื้อ Helicobacter pylori มันเติบโตอย่างช้าๆในห้องปฏิบัติการความสามารถในการใช้เวลา 3 ถึง 5 วันและแม้กระทั่งถึง 7 วันในการแสดงอาณานิคมที่อยู่ตรงกลาง.
สำหรับการเพาะปลูกสามารถใช้สื่อที่ไม่ได้เลือกซึ่งเสริมด้วยเลือดได้.
ในทางกลับกัน, เชื้อ Helicobacter pylori มันโดดเด่นด้วยการเคลื่อนที่และเนื่องจากรูปทรงที่กลมกล่อมทำให้สามารถเคลื่อนไหวเป็นเกลียวได้ราวกับว่ามันถูกเกลียว สิ่งนี้จะช่วยให้คุณระดมผ่านเมือกในกระเพาะอาหาร.
นอกจากนี้ยังเป็นตัวเร่งปฏิกิริยาและออกซิเดสในเชิงบวกและเป็นผู้ผลิตยูเรียขนาดใหญ่ซึ่งมีบทบาทสำคัญสำหรับจุลินทรีย์ Urease ช่วยให้สามารถอยู่รอดได้ในสภาพแวดล้อมที่มีค่าความเป็นกรดเป็นด่างโดยการสร้างแอมโมเนียซึ่งช่วยในการทำให้ด่างเป็นด่าง.
จุลินทรีย์จำเป็นต้องมีค่า pH 6 ถึง 7 เพื่อเพิ่มจำนวน สำหรับสิ่งนี้นอกเหนือจากการใช้ยูเรียแล้วยังมีการติดตั้งให้อยู่ใต้เยื่อบุกระเพาะอาหารซึ่งมีเมือกในกระเพาะอาหารปกป้องจากความเป็นกรดสูงของลูเมนในกระเพาะอาหาร (pH 1.0 - 2.0).
ในทางกลับกันโปรตีเอสที่แบคทีเรียขับถ่ายจะปรับเปลี่ยนเมือกในกระเพาะอาหารลดความเป็นไปได้ที่กรดจะแพร่กระจายผ่านเมือก.
ปัจจัยความรุนแรง
scourges
การเคลื่อนไหวของแบคทีเรียแสดงให้เห็นถึงปัจจัยความรุนแรงเนื่องจากช่วยในการล่าอาณานิคมของเยื่อบุกระเพาะอาหาร.
adhesin
แบคทีเรียนำเสนอ pilimis และ fimbrial hemagglutinin ซึ่งทำหน้าที่ยึดมั่นของจุลินทรีย์ในเซลล์กระเพาะอาหารและลำไส้เล็กส่วนต้น.
การยึดเกาะเป็นกลยุทธ์ของแบคทีเรียในการต้านทาน peristalsis ของชั้น mucosal ที่พวกมันอาศัยอยู่เพื่อย้ายไปยังเซลล์เยื่อบุผิวในภายหลัง.
ในทางกลับกัน haemagglutinins จำเพาะของกรดเซียลิกบนพื้นผิวของเยื่อเมือกจะชะลอการยึดเกาะและการกลืนกินของ H. pylori.
Lipopolysaccharides (LPS)
มันเป็นพิษต่อสิ่งมีชีวิตเช่นเดียวกับ LPS ของแบคทีเรียแกรมลบอื่น ๆ แอนติเจนบริสุทธิ์สามารถทำให้เกิดการตายของเซลล์ได้.
urease
แบคทีเรียใช้การผลิตยูเรียเพื่อลดยูเรียในแอมโมเนียและคาร์บอนไดออกไซด์.
การกระทำนี้ช่วยให้มันสามารถรักษาค่า pH อัลคาไลน์ที่อยู่รอบ ๆ และหลีกเลี่ยงการถูกทำลายโดยกรดไฮโดรคลอริกในกระเพาะอาหารรับประกันความอยู่รอด.
คุณสมบัตินี้ถูกเข้ารหัสโดยยีน Ura A.
Vacuolizing cytotoxin (VacA)
มันเป็นโปรตีนที่ทำให้เกิดแวคิวโอลในเซลล์เยื่อบุผิวของกระเพาะอาหารซึ่งเป็นสาเหตุของเนื้อเยื่อแผล มันถูกเข้ารหัสโดยยีน VacA.
Cytotoxin (CagA)
สายพันธุ์ที่มียีน CagA นั้นมีความดุร้ายมากกว่า เหล่านี้เกี่ยวข้องกับโรคกระเพาะอย่างรุนแรง, โรคกระเพาะแกร็น, ลำไส้เล็กส่วนต้นและ / หรือมะเร็งกระเพาะอาหาร.
CagA cytotoxin นี้เพิ่มการแพร่กระจายของเซลล์ในกระเพาะอาหารโดยไม่ต้อง apoptosis นำไปสู่การปรับเปลี่ยนในรูปแบบการต่ออายุปกติของเยื่อบุผิวกระเพาะอาหาร.
Superoxide dismutase และ catalase
มันเป็นสิ่งสำคัญสำหรับการป้องกันการเสียชีวิตจาก O2 ขึ้นอยู่กับนิวโทรฟิล.
มันทำงานโดยการย่อยสลายไฮโดรเจนเปอร์ออกไซด์ซึ่งเป็นสารที่เป็นพิษต่อแบคทีเรีย.
ไนตริกออกไซด์ synthase (iNOS) ที่ไม่สามารถเหนี่ยวนำได้:
แบคทีเรียก่อให้เกิด iNOS และแมคโครฟาจ ในหลอดทดลอง.
การค้นพบนี้แสดงให้เห็นว่าการผลิตไนตริกออกไซด์สูงโดยการเหนี่ยวนำของสารสังเคราะห์นี้ในการเชื่อมโยงกับการกระตุ้นภูมิคุ้มกันมีส่วนร่วมในความเสียหายของเนื้อเยื่อ.
Phospholipases, lipases และ mucinases
พวกเขาอนุญาตให้มีการบุกรุกของจุลินทรีย์ภายใต้เยื่อบุกระเพาะอาหารแล้วปรับเปลี่ยนเมือกเพื่อให้ทำหน้าที่เป็นชั้นกันน้ำที่ปกป้องมันจากกรดของลูเมนในกระเพาะอาหาร.
นอกจากนี้ในพื้นที่นี้การตอบสนองทางภูมิคุ้มกันก็ไม่ได้ผลอย่างสมบูรณ์.
อนุกรมวิธาน
โดเมน: แบคทีเรีย
ไฟลัม: แบคทีเรีย
ระดับ: epsilonproteobacteria
เพื่อ: campylobacterales
ครอบครัว: Helicobacteraceae
ประเภท: Helicobacter
สายพันธุ์: pylori
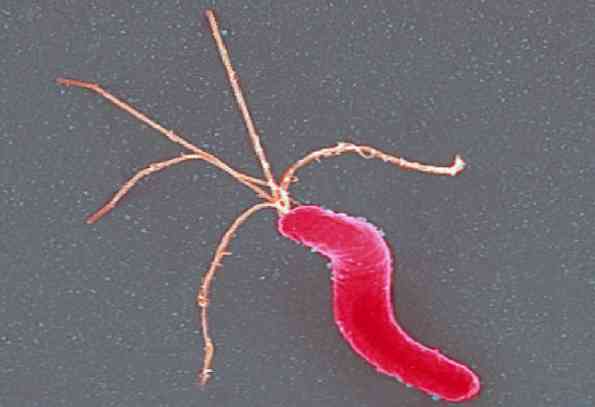
ลักษณะทางสัณฐานวิทยา
เชื้อ Helicobacter pylori มันเป็นบาซิลลัสแกรมลบบางแกรมเล็กโค้งและตอไม้เล็กน้อย มันวัดได้ยาวประมาณ 3 μmและกว้าง 0.5 μm ทำสีให้ดีด้วย Hematoxylin-Eosin, Giensa stain หรือเทคนิค Warthin-Starry.
มันเป็นมือถือต้องขอบคุณการมีอยู่ของ flagella หลายขั้ว (เป็นกระจุก) ระหว่าง 4 ถึง 6 โดยรวมที่มีลักษณะเป็นฝัก.
เปลือกหุ้มแฟลเจลล่ามีโปรตีนและ lipopolysaccharide เทียบเท่ากับส่วนประกอบของเยื่อหุ้มชั้นนอก อย่างไรก็ตามฟังก์ชั่นของมันไม่เป็นที่รู้จัก.
มันไม่ได้สร้างสปอร์และไม่ได้ต่อยอด ผนังเซลล์นั้นคล้ายกับแบคทีเรียลบแกรมอื่น ๆ.
อาณานิคมของ เชื้อ Helicobacter pylori พวกมันมักเป็นสีเทาและโปร่งแสง เมื่ออาณานิคมมีอายุมากขึ้น (วัฒนธรรมที่ยืดเยื้อ) รูปแบบของแบคทีเรียกลายเป็น coccoid.
การวินิจฉัยโรค
สำหรับการวินิจฉัย เชื้อ Helicobacter pylori มีวิธีการมากมายและพวกเขาจัดว่าเป็นรุกรานและไม่รุกราน.
-วิธีการบุกรุก
การตรวจชิ้นเนื้อเยื่อบุกระเพาะอาหาร
มันถูกใช้ผ่านการส่องกล้องซึ่งเป็นวิธีที่ละเอียดอ่อนที่สุดสำหรับการวินิจฉัย เชื้อ Helicobacter pylori.
จุลินทรีย์สามารถสังเกตได้ในส่วนเนื้อเยื่อและเยื่อเมือกจะแสดงลักษณะทางพยาธิวิทยาของการปรากฏตัวของมัน.
ข้อเสียเปรียบคือการกระจายของ H. pylori โดยกระเพาะอาหารไม่สม่ำเสมอ.
การทดสอบยูเรียอย่างรวดเร็ว
มันเป็นวิธีการตรวจสอบทางอ้อมของแบคทีเรีย.
บางส่วนของตัวอย่างสามารถแช่ในยูเรีย broth ด้วยตัวบ่งชี้ pH (ฟีนอลสีแดง) และในเวลาน้อยกว่าหนึ่งชั่วโมงผลลัพธ์ที่สามารถสังเกตได้.
กลางของน้ำซุปยูเรียเปลี่ยนจากสีเหลืองเป็นสีแดงม่วงเนื่องจากการเปลี่ยนแปลงค่า pH ที่เกิดจากการผลิตแอมโมเนียจากยูเรียโดยการกระทำของยูเรีย.
ความไวของการทดสอบนี้ขึ้นอยู่กับปริมาณแบคทีเรียในกระเพาะอาหาร.
การเพาะเลี้ยงตัวอย่างเยื่อบุกระเพาะอาหาร
ส่วนหนึ่งของตัวอย่างที่ถ่ายโดยการส่องกล้องอาจถูกกำหนดให้ปลูกฝัง วัฒนธรรมเชิงลบเป็นตัวบ่งชี้ที่ละเอียดอ่อนที่สุดของการรักษาหลังการบำบัด.
ตัวอย่างชิ้นเนื้อกระเพาะอาหารหรือลำไส้เล็กส่วนต้นควรจะได้รับล่าสุดและการขนส่งไม่ควรล่าช้าเกินกว่า 3 ชั่วโมง พวกเขาสามารถเก็บไว้ได้นานถึง 5 ชั่วโมงที่4ºCและเนื้อเยื่อควรเก็บไว้ชื้น (ภาชนะที่มีน้ำเกลือสรีรวิทยาหมัน 2 มล.).
ก่อนที่จะทำการเพาะตัวอย่างจะต้องมี macerate เพื่อให้ได้ความไวที่มากขึ้น ตัวอย่างสามารถชุบบนวุ้น Brucella, โรคหัวใจสมองหรือถั่วเหลือง trypticase เสริมด้วยแกะ 5% หรือเลือดม้า.
ปฏิกิริยาลูกโซ่โพลีเมอเรส (PCR).
ส่วนเนื้อเยื่อสามารถอยู่ภายใต้เทคนิคอณูชีววิทยาสำหรับการตรวจจับดีเอ็นเอของจุลินทรีย์.
ข้อดีของ PCR คือสามารถนำมาใช้ในการวิเคราะห์ตัวอย่างเช่นน้ำลายช่วยให้การวินิจฉัย H. pylori ไม่รุกรานแม้ว่าความจริงที่ว่าแบคทีเรียอยู่ในน้ำลายไม่จำเป็นต้องเป็นสัญญาณของการติดเชื้อในกระเพาะอาหาร.
-วิธีการไม่รุกราน
เซรุ่มวิทยา
วิธีนี้มีความไว 63 -97% ประกอบด้วยการตรวจวัดแอนติบอดี IgA, IgM และ IGG ผ่านเทคนิค ELISA เป็นตัวเลือกการวินิจฉัยที่ดี แต่มีข้อ จำกัด ในการควบคุมการรักษา.
นี่เป็นเพราะแอนติบอดีสามารถคงอยู่ได้นานถึง 6 เดือนหลังจากจุลินทรีย์ถูกกำจัด มันมีข้อดีของการเป็นวิธีที่รวดเร็วง่ายและราคาถูกกว่าวิธีที่ต้องใช้การส่องกล้องตรวจชิ้นเนื้อ.
มันควรจะสังเกตว่าแอนติบอดีที่สร้างขึ้นกับ H. pylori, พวกมันใช้สำหรับการวินิจฉัย แต่ไม่ได้ป้องกันการล่าอาณานิคม ดังนั้นคนที่ได้รับ H. pylori มักจะเป็นโรคเรื้อรัง.
ทดสอบลมหายใจ
สำหรับการทดสอบนี้ผู้ป่วยจะต้องได้รับยูเรียที่ทำเครื่องหมายด้วยคาร์บอน (13ค 14C) สารประกอบนี้เมื่อสัมผัสกับยูเรียที่ผลิตโดยแบคทีเรียจะถูกเปลี่ยนเป็นคาร์บอนไดออกไซด์ที่มีฉลาก2 C14) และ Ammonium (NH2).
ก๊าซคาร์บอนไดออกไซด์ที่ผ่านเข้าสู่กระแสเลือดและจากที่นั่นไปยังปอดที่หายใจออก ตัวอย่างลมหายใจของผู้ป่วยจะถูกรวบรวมไว้ในบอลลูน การทดสอบในเชิงบวกคือการยืนยันการติดเชื้อโดยแบคทีเรียนี้.
การทดสอบลมหายใจแก้ไข
มีค่าเท่ากับก่อนหน้านี้ แต่ในกรณีนี้มีการเพิ่มคอลลอยด์ 99mTc ที่ไม่ถูกดูดซึมในระบบย่อยอาหาร.
คอลลอยด์นี้ช่วยให้เห็นภาพการผลิตยูเรียตรงบริเวณที่ระบบการย่อยอาหารซึ่งสร้างโดยกล้องแกมม่า.
วงจรชีวิต
เชื้อ Helicobacter pylori ภายในสิ่งมีชีวิตมันทำงานในสองวิธี:
98% ของประชากรของ H. pylori พวกเขาอาศัยอยู่ฟรีในเมือกของกระเพาะอาหาร สิ่งนี้ทำหน้าที่เป็นแหล่งกักเก็บเชื้อแบคทีเรียและจะทำหน้าที่ส่งผ่าน.
ในขณะที่ 2% จะติดอยู่กับเซลล์เยื่อบุผิวซึ่งรักษาการติดเชื้อ.
ดังนั้นจึงมีประชากรสองกลุ่มคือสานุศิษย์และไม่สานุศิษย์ที่มีลักษณะการอยู่รอดที่แตกต่างกัน.
pathogeny
เมื่อเชื้อแบคทีเรียเข้าสู่ร่างกายส่วนใหญ่จะสามารถตั้งอาณานิคม antrum ในกระเพาะอาหารโดยใช้ปัจจัยความรุนแรงที่มี.
แบคทีเรียสามารถติดตั้งได้นานในเยื่อบุกระเพาะอาหารซึ่งบางครั้งใช้ตลอดชีวิตโดยไม่ทำให้รู้สึกไม่สบาย บุกรุกและสร้างอาณานิคมในชั้นลึกของกระเพาะอาหารและลำไส้เล็กส่วนต้นที่ปกคลุมเมือกผ่านโปรตีเอสและฟอสโฟไลโพส.
จากนั้นจะยึดติดกับเซลล์เยื่อบุผิวผิวเผินของเยื่อบุของกระเพาะอาหารและลำไส้เล็กส่วนต้นโดยไม่ต้องบุกรุกผนัง นี่เป็นที่ตั้งทางยุทธศาสตร์ที่แบคทีเรียใช้เพื่อป้องกันตัวเองจากค่า pH ที่เป็นกรดอย่างมากของแสงในกระเพาะอาหาร.
แบคทีเรียในไซต์นี้จะทำการคลี่ยูเรียออกมาเพื่อทำให้สภาพแวดล้อมเป็นด่างและยังคงอยู่ได้.
เวลาส่วนใหญ่มีปฏิกิริยาการอักเสบต่อเนื่องในเยื่อบุกระเพาะอาหารซึ่งจะเปลี่ยนกลไกการควบคุมการหลั่งกรดในกระเพาะอาหาร นี่คือวิธีการเปิดใช้งานกลไก ulcerogenic บางอย่างเช่น:
การยับยั้งการทำงานของเซลล์ข้างขม่อมผ่านการยับยั้ง somatostatin ซึ่งเป็นที่โปรดปรานของการผลิต gastrin ไม่เพียงพอ.
แอมโมเนียที่ผลิตรวมถึง VacA cytotoxin ทำผิดต่อเซลล์เยื่อบุผิวจึงก่อให้เกิดแผลในเยื่อบุกระเพาะอาหารหรือลำไส้เล็กส่วนต้น.
ดังนั้นการเปลี่ยนแปลงความเสื่อมของพื้นผิวเยื่อบุผิวรวมถึงการลดลงของ mucin, vacuolization cytoplasmic และความระส่ำระสายของต่อมเมือก.
การแทรกซึมของการอักเสบ
การบาดเจ็บดังกล่าวส่งผลให้เยื่อบุและ propria แผ่นถูกบุกรุกโดยหนาแน่นแทรกซึมของเซลล์อักเสบ เริ่มแรกการแทรกซึมอาจมีเพียงเล็กน้อยด้วยเซลล์โมโนนิวเคลียร์เท่านั้น.
แต่การอักเสบนั้นสามารถแพร่กระจายโดยมีนิวโทรฟิลและลิมโฟไซต์ที่ก่อให้เกิดความเสียหายต่อเซลล์เมือกและเซลล์ข้างขม่อมและอาจมีการก่อตัวของจุลินทรีย์.
cytotoxin CagA เข้าสู่เซลล์เยื่อบุผิวในกระเพาะอาหารซึ่งมีปฏิกิริยาของเอนไซม์หลายอย่างที่ทำให้เกิดการปรับโครงสร้างของ actin cytoskeleton.
ไม่ทราบกลไกเฉพาะของการเกิดมะเร็ง อย่างไรก็ตามเชื่อว่าการอักเสบและการรุกรานในระยะเวลานานส่งผลให้เกิด metaplasia และมะเร็งระยะยาว.
พยาธิวิทยา
โดยทั่วไปโรคกระเพาะผิวเผินเรื้อรังเกิดขึ้นในไม่กี่สัปดาห์หรือหลายเดือนหลังจากติดเชื้อแบคทีเรียแล้ว โรคกระเพาะนี้อาจพัฒนาไปเป็นแผลในกระเพาะอาหารและต่อมาก็ก่อมะเร็งต่อมน้ำเหลืองหรือมะเร็งกระเพาะอาหาร.
นอกจากนี้การติดเชื้อโดย เชื้อ Helicobacter pylori เป็นเงื่อนไขที่มีแนวโน้มที่จะต้องทนทุกข์ทรมานจาก MALT มะเร็งต่อมน้ำเหลือง (มะเร็งต่อมน้ำเหลืองของเนื้อเยื่อน้ำเหลืองที่เกี่ยวข้องกับเยื่อเมือก).
ในขณะที่การศึกษาล่าสุดระบุว่า เชื้อ Helicobacter pylori ทำให้เกิดโรค extragastric ในหมู่พวกเขาสามารถกล่าวถึง: โรคโลหิตจางขาดธาตุเหล็กและไม่ทราบสาเหตุ thrombocytopenia จ้ำ.
นอกจากนี้โรคผิวหนังเช่น rosacea (โรคผิวหนังที่พบบ่อยที่สุดที่เกี่ยวข้องกับ H. pylori), อาการคันเรื้อรัง, ลมพิษไม่ทราบสาเหตุเรื้อรัง, โรคสะเก็ดเงินในกลุ่มอื่น ๆ ในหญิงตั้งครรภ์สามารถผลิต hyperemesis gravidarum.
ไซต์อื่น ๆ ที่ไม่ค่อยพบบ่อยซึ่งเชื่อกันว่า H. pylori อาจมีส่วนร่วมทำให้เกิดพยาธิสภาพอยู่ในระดับ:
หูชั้นกลางติ่งจมูกตับ (hepatocellular carcinoma) ถุงน้ำดีปอด (ผู้ป่วยมะเร็งปอดอุดกั้นเรื้อรังและโรคปอดอุดกั้นเรื้อรัง).
มันยังถูกเชื่อมโยงกับโรคตา (โรคต้อหินมุมเปิด), โรคหัวใจและหลอดเลือด, ความผิดปกติของภูมิต้านทานผิดปกติ, กลุ่มอื่น ๆ.
อาการทางคลินิก
พยาธิสภาพนี้อาจไม่แสดงอาการในผู้ใหญ่ถึง 50% มิฉะนั้นในการติดเชื้อเบื้องต้นอาจทำให้เกิดอาการคลื่นไส้และปวดท้องตอนบนที่สามารถอยู่ได้นานถึงสองสัปดาห์.
หลังจากนั้นอาการก็จะหายไปอีกครั้งหลังจากที่กระเพาะอาหารและ / หรือแผลในกระเพาะอาหารถูกติดตั้ง.
ในกรณีนี้อาการที่พบบ่อยที่สุดคือคลื่นไส้เบื่ออาหารอาเจียนปวดท้องและแม้กระทั่งอาการที่เฉพาะเจาะจงน้อยลงเช่นเรอ.
แผลในกระเพาะอาหารอาจทำให้เกิดเลือดออกรุนแรงซึ่งอาจเกิดจากเยื่อบุช่องท้องอักเสบอันเนื่องมาจากการรั่วซึมของกระเพาะอาหารเข้าไปในช่องท้อง.
การแพร่กระจาย
คนที่มี เชื้อ Helicobacter pylori พวกเขาสามารถขับถ่ายแบคทีเรียในอุจจาระ ด้วยวิธีนี้น้ำดื่มอาจปนเปื้อน ดังนั้นเส้นทางที่สำคัญที่สุดของการปนเปื้อนของแต่ละคนคืออุจจาระในช่องปาก.
เชื่อกันว่าสามารถอยู่ในน้ำหรือในผักบางชนิดที่มักจะกินดิบเช่นผักกาดหอมและกะหล่ำปลี.
อาหารเหล่านี้อาจปนเปื้อนโดยการชลประทานด้วยน้ำที่ปนเปื้อน อย่างไรก็ตามจุลินทรีย์ไม่เคยถูกแยกออกจากน้ำ.
อีกเส้นทางของการปนเปื้อนคือทางปากและทางปาก แต่มันถูกบันทึกไว้ในแอฟริกาโดยธรรมเนียมของคุณแม่บางคนที่จะบดขยี้อาหารของลูกของพวกเขาล่วงหน้า.
ในที่สุดสามารถติดต่อได้ผ่านเส้นทาง iatrogenic เส้นทางนี้ประกอบด้วยการปนเปื้อนโดยการใช้วัสดุที่ปนเปื้อนหรือผ่านการฆ่าเชื้อไม่ดีในขั้นตอนการบุกรุกที่เกี่ยวข้องกับการสัมผัสกับเยื่อบุกระเพาะอาหาร.
การรักษา
เชื้อ Helicobacter pylori ในหลอดทดลอง มีความไวต่อยาปฏิชีวนะหลายชนิด ในหมู่พวกเขา: เพนิซิลลิน, เซฟาโลสปอรินบางชนิด, macrolides, เตตร้าไซคลิน, nitroimidazoles, nitrofurans, quinolones และเกลือบิสมัท.
แต่พวกมันมีความต้านทานภายในต่อตัวรับ (cimetidine และ ranitidine), polymyxin และ trimethoprim.
ในการรักษาที่ประสบความสำเร็จมากที่สุดเรามี:
- การรวมกันของยารวมถึงยาปฏิชีวนะ 2 ตัวและตัวยับยั้งโปรตอนปั๊ม 1 ตัว.
- การใช้ยาปฏิชีวนะร่วมกันมากที่สุดคือ clarithromycin + metronidazole หรือ clarithromycin + amoxicillin หรือ clarithromycin + furazolidone หรือ metronidazole + tetracycline.
- ตัวยับยั้งโปรตอนปั๊มอาจเป็น Omeprazole หรือ Esomeprazole.
- การบำบัดบางอย่างอาจรวมถึงการบริโภคเกลือบิสมัท.
การรักษาจะต้องเสร็จสิ้นเป็นเวลาอย่างน้อย 14 วันตามที่องค์การอาหารและยาแนะนำ อย่างไรก็ตามในผู้ป่วยบางรายการรักษานี้ยากที่จะทนได้ สำหรับพวกเขาจะแนะนำให้รวมการรักษากับการบริโภคอาหารที่มีโปรไบโอติก.
การรักษาเหล่านี้มีประสิทธิภาพอย่างไรก็ตามในปีที่ผ่านมามีการต่อต้าน เชื้อ Helicobacter pylori เพื่อ metronidazole และ clarithromycin.
จุลินทรีย์สามารถกำจัดให้หมดไปได้ แต่การติดเชื้อซ้ำเป็นไปได้ ในการรักษาที่สองเนื่องจากการติดเชื้อซ้ำแนะนำให้ใช้ levofloxacin.
การอ้างอิง
- Koneman E, Allen S, Janda W, Schreckenberger P, Winn W. (2004) การวินิจฉัยทางจุลชีววิทยา (ฉบับที่ 5) อาร์เจนตินา, Panamericana บรรณาธิการ.
- Forbes B, Sahm D, Weissfeld A. Bailey & Scott การวินิจฉัยทางจุลชีววิทยา 12 เอ็ด อาร์เจนตินา บรรณาธิการ Panamericana S.A; 2009.
- Ryan KJ, Ray C. sherris. จุลชีววิทยา แพทย์, McGraw-Hill รุ่นที่ 6, นิวยอร์ก, สหรัฐอเมริกา; 2010.
- Cava F และ Cobas G. สองทศวรรษของ เชื้อ Helicobacter pylori. VacciMonitor, 2003 2 (1): 1-10
- González M, González N. คู่มือจุลชีววิทยาทางการแพทย์ 2nd edition, Venezuela: คณะกรรมการสื่อและสิ่งพิมพ์ของ University of Carabobo; 2011
- ผู้ทดสอบ TL, มอร์ริสเจนอกเหนือจากท้อง: มุมมองที่ปรับปรุงของการเกิดโรค Helicobacter pylori การวินิจฉัยและการรักษา. World J Gastroenterol. 2014; 20 (36): 12781-808.
- Safavi M, Sabourian R, Foroumadi A. การรักษาเชื้อ Helicobacter pylori: ข้อมูลเชิงลึกในปัจจุบันและอนาคต. คดี World J Clin. 2016; 4 (1): 5-19.


